視神経脊髄炎(NMOSD)の情報を提供し、患者さんと家族の
思いを未来へつなぐサイト
提供:中外製薬株式会社
最終更新日2024/09/10
再生時間:26分25秒
視神経脊髄炎スペクトラム障害(NMOSD: Neuromyelitis Optica Spectrum Disorders)と診断されてからいつも心の中にある「再発」という言葉。
再発ってどんなだろう? 再発した後はどうなるのかな?
再発に関する不安や疑問を、再発を経験された患者さんと、NMOSD患者さんを診療されている医師に聞きました。
ステーションコンファレンス東京 503 2024年4月13日(土) 15:00〜17:00
再生時間:5分10秒


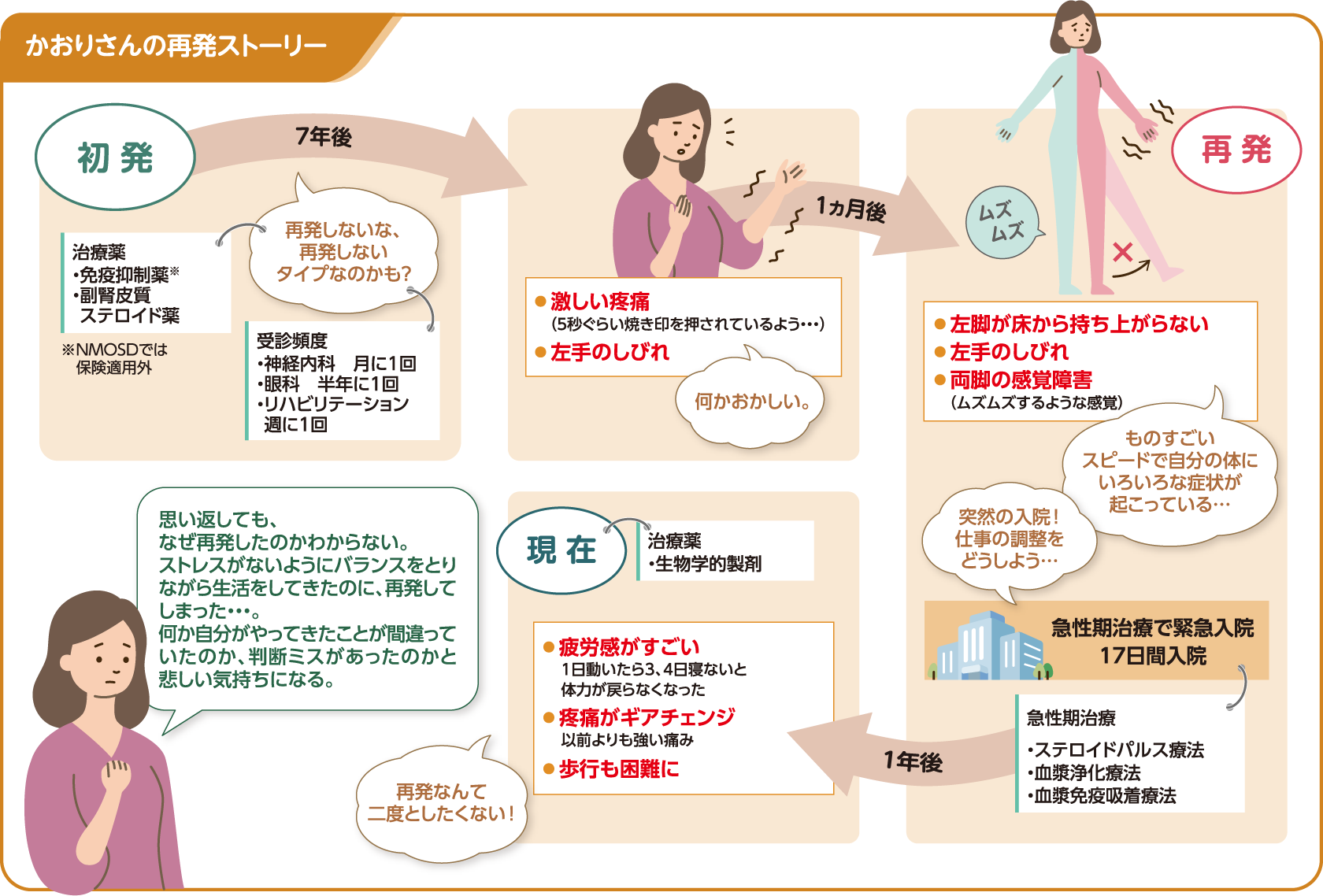
かおりさん(40代女性)の場合
30代後半でNMOSDを発症。一時は下半身不随の状態だったが、リハビリテーションに取り組み一人で歩けるまでに回復。初発から7年後に初めての再発を経験。
自分で経験して初めて、
再発を自分事として捉えられるようになりました
-
いつ再発しましたか? 再発の症状と治療内容は?
初発から7年後に初めて再発を経験しました。再発の1ヵ月ほど前に激しい疼痛と左手のしびれがあり、体の調子がおかしいなと思っていたんです。その後、左脚が床から上がらなくなり、両脚がムズムズするような感覚障害が起きて受診。髄液検査とMRI検査を行い、胸椎に炎症が確認され、再発を告げられました。すぐ入院して急性期治療を受けました。この時は17日間入院しました。
-
再発した時はどう思いましたか?
初発から7年間も再発していなかったので、自分は再発しないタイプなのかなと思っていたんです。再発の経験談を他の患者さんから聞いても、どこか再発を自分事として捉えていなかったように思います。実際に再発してまず感じたのは、ものすごいスピードで自分の体にいろいろな症状が起こるんだということでした。
-
再発して体調に変化はありましたか?
私の場合、後遺症のなかで一番影響が大きいのは疲労感と疼痛です。再発前と比べて体力が戻るまでに非常に時間がかかっています。疼痛に関しても、再発前と比べてとても強くなっていて、24時間続いています。歩行障害や感覚障害も残りました。再発前は走るほどまで回復できていたのに、再発後はとてもじゃないですがそれは難しい状態で、疲労軽減の為にも、外出時は電動車いすを使っています。
-
再発を経験した今の心境は?
「もうこれ以上再発したくない」というのが今の正直な気持ちです。なぜなら、再発後は生活の質(QOL:Quality of Life)がとても下がることを身をもって知ったからです。再発しないためにもより一層、病気と治療、自分の生活ともしっかりと向き合っていこうと思っています。
再生時間:6分33秒


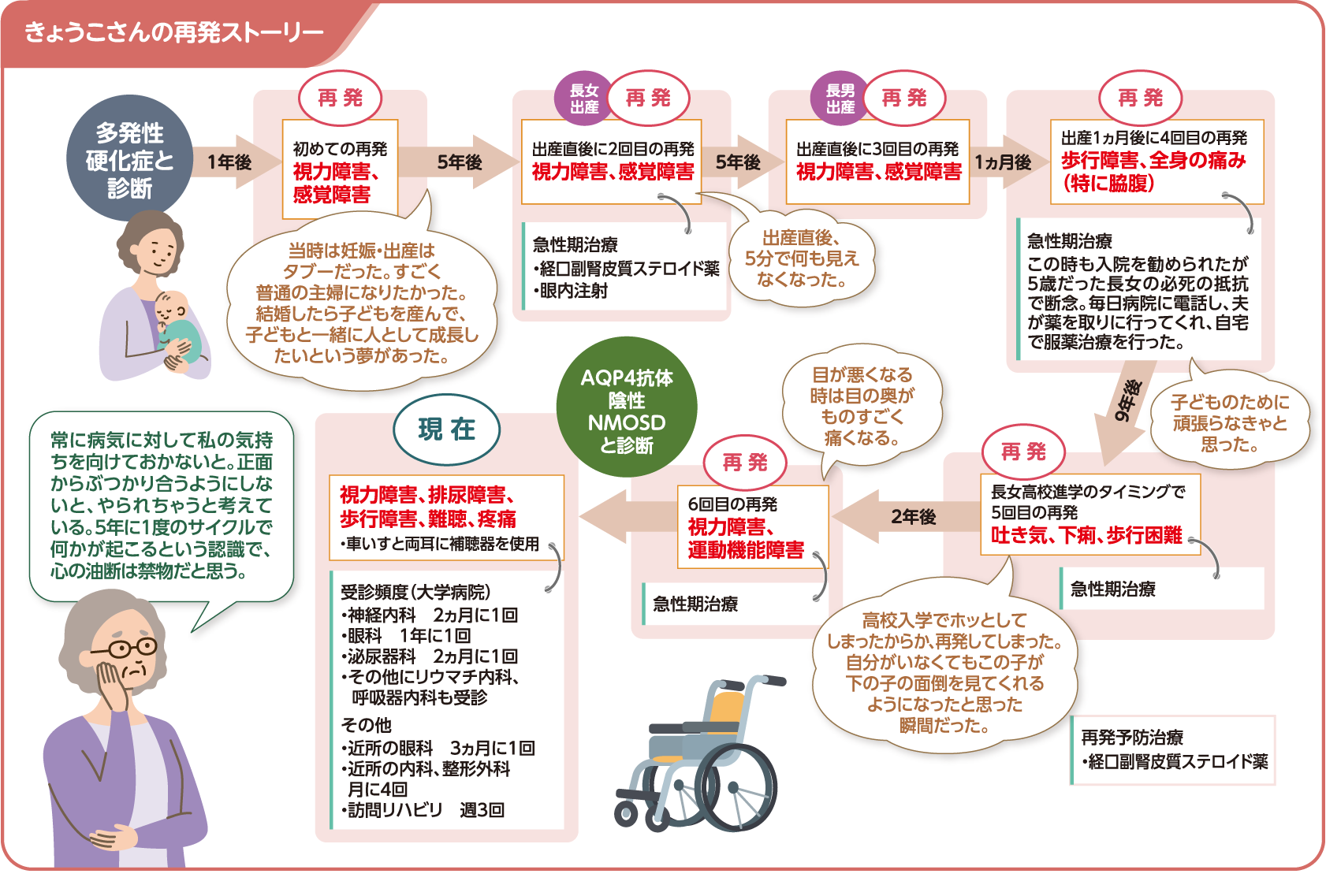
きょうこさん(70代女性)の場合
幼少の頃から体の痛みが発現。10代で多発性硬化症と診断され、その後AQP4抗体陰性・MOG抗体陰性でNMOSDと診断される。その後発症は幼少期と断定された。再発は大きなものだけで6回、小さなものは数えきれないほど経験。
再発後は「低め安定」。
目標を持って、今を大切に生きています
-
再発の経験を聞かせてください
最初の再発は診断の1年後。その後も長女・長男の出産後など、大きな再発を今までに6回経験しています。出産直後には2回とも5分ほどで目が全く見えなくなりました。長女が高校生になったタイミングで吐き気や下痢、歩行困難が現れて再発したこともありました。
-
再発した時、どんな治療をしましたか?
当時は、急性期治療としてステロイドパルス療法はなく、副腎皮質ステロイド薬の増量とビタミン剤を飲んで安静にするという治療でした。
-
再発して体調に変化はありましたか?
急性期治療を行うと、体の状態は80%ほど戻りました。しかし、再発を重ねると視覚・聴覚機能や運動機能が下がっていきました。また加齢とともに一度侵された病巣は再発しなくても、徐々に機能が低下してきました。現在は視覚機能については最も重い等級の視覚障害1級です。重度難聴のため補聴器を使用し、四肢機能障害のため車いすも使っています。もともと疼痛が強く、常に体のどこかで痛みを感じています。
-
再発した時はどんな気持ちになりましたか?
幼少期から具合が悪いのは当たり前、痛くて当たり前の日常でした。再発もたくさん経験してきたので、再発すると「あ、やっちゃった」と思うだけになりました。しかし、出産直後に目が全く見えなくなって、赤ちゃんを見られなかったのはつらかったですし、二人目の出産後の再発では、上の子がかなり動揺したため、入院せずに自宅で治療を続けたこともありました。大変な思いもしてきましたが、それでも「子どものために早く元に戻さなきゃ」と思うと頑張れました。子どもの手が離れた今は、自分で行事を作って、それに合わせて体調管理をしています。
再生時間:7分20秒
病気とうまく付き合っていくには、病気について正しく知ることが大切です。
NMOSDの再発について、患者さんが医師に聞きました。
患者さん
かおりさん
きょうこさん
医師
野原 千洋子 先生
東京都立荏原病院 神経内科 部長
富沢 雄二 先生
順天堂大学医学部 脳神経内科 准教授
 NMOSDの再発とはどのような状態をいいますか?
NMOSDの再発とはどのような状態をいいますか?
再発とは、再び炎症が起こっている状態をいいます。それは、白血球や腫れを引き起こすような細胞が病変に集まってきている状態です。視力や筋力の明らかな低下、排泄障害といった症状が発現し、MRIや診察などで病変が確認できれば再発だと判断をします。また、発作が起きた後の1~2年の間は再発しやすい時期で、「クラスター期」とよばれており、注意が必要です1) 。ただし、NMOSDは初発から何年経っても、病状が何年も安定していても、また何歳になっても再発が起こりうる、油断ならない病気です。
 再発のきっかけになるものはありますか?
再発のきっかけになるものはありますか?
NMOSDは自分の細胞を間違って攻撃してしまう自己免疫疾患なので、“免疫が揺れ動いた時”に再発しやすいといえます。例えば、風邪やインフルエンザなどの感染症にかかった直後や1~2週間後に再発してしまうことがあり、感染症は再発を引き起こす重要なきっかけの1つと考えられています。そのほか、ストレスや疲労、妊娠・出産、外科的手術などが再発の引き金になったと思われる場合もあります。「感染症」の予防やストレス・疲労をため込まないようにして、できるだけポジティブな気持ちで無理なく毎日を過ごせるとよいですね。免疫力を上げるということではなく、免疫が揺れ動かないように安定させるイメージで生活を送るのがよいのではないでしょうか。

TALK1、2 : きょうこさんは出産がきっかけの1つ。かおりさんのようにきっかけはわからない場合も多くある。
 再発の予兆はどんなものがありますか?
再発の予兆はどんなものがありますか?
再発の予兆(初期症状)として、痒みやしゃっくり、吐き気などが知られていますが、しびれやいつもと違う場所が痛い、目の痛みや物が見えにくくなるなどもあります。再発の予兆のような症状が出始めた時に見逃さずに治療を開始できれば、大きな炎症を抑え込むことができるかもしれません。患者さんご自身が何かおかしいなと思った時は病院まで連絡をしてもらうのが一番です。例えば、今までになかった症状や今ある症状が強くなっているなどです。悩んで迷って次の行動が遅くなるよりも、「何かおかしいと思ったら病院に連絡!」でお願いします。
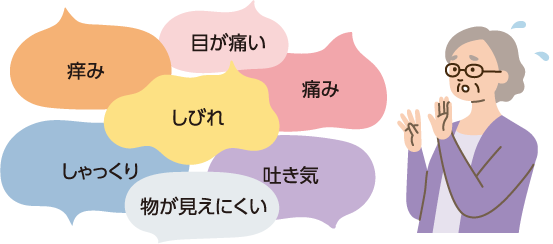
TALK1、2 : かおりさんやきょうこさんからは、しびれや痛みがあったというお話も。
 再発時にはどんな治療が行われますか?
再発時にはどんな治療が行われますか?
ほとんどの場合、急性期治療として、最初に副腎皮質ステロイド薬を点滴投与するステロイドパルス療法を行います。ステロイドパルス療法で効果が十分に得られない場合や副腎皮質ステロイド薬を投与できない場合には、血漿浄化療法に切り替えます。ただし、病院に設備がなく血漿浄化療法ができない場合もあります。急性期治療は入院が必要になることも多く、患者さんの生活にも負担をかける治療となりますが、後遺症を残さないためには急性期の炎症をできるだけ早く抑えることが大切です。再発時の重症度や症状の内容によっては外来で治療を行うこともできますので、主治医やご家族など周囲の人と相談して、あなたにとってより良い方法を選択していただきたいと思います。
TALK1、2 : かおりさんは17日間入院された。きょうこさんは家庭の状況から在宅で治療を行ったことも。
 なぜ再発した後も治療を続けるのでしょうか?
なぜ再発した後も治療を続けるのでしょうか?
初発でも再発でも急性期治療を行うと具合がよくなるので、その後の再発予防治療を継続する意義がわかりにくくなってしまうかもしれませんが、再発予防治療を行わないと再発してしまうのがNMOSDです。また、急性期治療を行っても完全には元の状態には戻らないこともあり、再発を繰り返すうちに後遺症の程度も重くなっていく恐れがあります。そのため再発を予防し、再発しても軽い症状ですむようにする再発予防治療を継続していくことが非常に重要です。
現在の診療ガイドラインでは、再発予防には免疫抑制剤※や生物学的製剤による治療が推奨されています2)。生物学的製剤が登場したことで、再発する患者さんが99.8%減ったり、入院率も
99.3%減ったりと、NMOSDの再発予防治療は以前よりも充実してきました3)。しかし、生物学的製剤はAQP4抗体陽性の人でないと使えない点や、使用中は感染症に注意を払う必要がある点、注射や点滴での治療になるといった点があります。治療方針の決定は、患者さん一人ひとりの状況や希望、考え方をもとに医師と一緒に決めていきます。現在の治療で気になることや治療の継続に不安や疑問がある場合は、あらためて主治医に相談してみてはいかがでしょうか。
※NMOSDでは保険適用外
1) Akaishi T, et al.: Neurol Neuroimmunol Neuroinflamm. 2019; 7(1): e640.
2) 日本神経学会. 多発性硬化症・視神経髄膜炎スペクトラム障害診療ガイドライン2023. 医学書院. 2023, p199.
3) Moog TM, et al.: J Neurol. 2023; 270(7): 3595-3602.
再生時間:3分49秒
患者さんと医師の座談会で聞こえてきた再発予防を続ける
生活のヒントと患者さんと医師から読者の皆様へのメッセージをご紹介します。

生活パターンは変えないようにしつつも、
体を休める余白は持つ
・2時間動いたらその後3時間は休み、また2時間動いたら3時間休む。
・1日で調子がいい時間帯に家事などを行う。頼めることは人にどんどん任せる。
・絶対に休みたい時は携帯電話の通知はオフに。
・やらなければならないことが山積みになった時は優先順位をつけて行動する。


伝わらないからって
ストレスを感じないように
NMOSDの症状は、目に見えない症状なので、それを相手に伝えるのって本当に難しい。自分の症状は自分にしかわからない。だから、伝わらないっていうことにストレスを感じないようにする。

医師との会話では、
時には患者側から殻を破るのもコツ
・痛い時は痛いと言うなど、気持ちを正直に伝えることは大事。時には雑談などをして、患者側から殻を破ってみるといいかも。
・医師と話をしにくい場合は、医師に聞きたいこと、伝えたいことを事前にメモしておき、診察時にメモを見ながら話してみる。医師もその姿に向き合ってくれるはず。


目標を1つでも持つと精神的にも強くなる
仕事に復帰する、子どもの行事に参加するなど、何か目標があると、自分を引っ張り上げることができる。目標を持つことは精神的な大きな力になるはず。

実は医師は患者側の本音を
もっと知りたいらしい
・患者さんは真面目で頑張り屋な方が多い、でも優等生にはなってほしくない。診察室では患者さんの本音を聞かせてほしい。例えば、本当は薬を飲めていない、やめてみたいなど。本当の気持ちを言ってもらえると医師の方から「じゃあ、こうしましょう」と提案することができるから。
・生活をしていて、1日のうち困る場面はどんな時か、など具体的に教えてもらえると医師は助かる。
・「大丈夫です」だけだと実はものすごく心配。雑談を通して、患者さんの趣味や何を大事にしているかを教えてもらえたら治療にも反映できる。

治療を続けるモチベーションが
下がっているなら、将来を想像してみる
「今」ではなく、「将来の自分の姿」をイメージしてみる。40歳で診断された場合、50年後の90歳になった時にもできるだけ今と近い状態を維持できるよう、今やっている治療が将来に直結しているんだという意識を持ってみる。そうすると、今の治療は未来への道の途中なんだとわかり、モチベーションをまた保てるようになるかもしれない!

再生時間:2分37秒
-

from
かおりさん私たちは今ある症状にとらわれてしまいがちですが、再発するかもしれない未来を見据えて治療を選択していくことが大切だと思っています。主治医の先生以外にも看護師さんや薬剤師さん、理学療法士さんなど寄り添ってくれる人は意外とたくさんいます。正確な情報を、インターネットだけでなく自分の目と耳も使って収集して、治療や生活に取り入れていければいいですね。
-

from
きょうこさんこの病気は元の体の状態に戻って最高、現状維持でまずまずです。今の体の状態を少しでも長く保っていけるように、先生とよく話をして自分に一番合った治療法を選んでほしいと思います。そして、自分は「何もできない」ではなくて、「何がしたいのか」「何ができるのか」と考えてみてください。楽しいことをたくさん見つけて、つらい時こそ好きなことをたくさん実行する、そして諦めないこと。病気は一生の友達です。仲良く付き合っていきましょう。でも油断は禁物ですよ。
-

from
野原先生NMOSDだと診断された患者さんに最初にお伝えしたいのは、「未来はそんなに悪くない」ということです。治療選択肢も増えていますから、自分なりの治療スタイルを見つけて継続していけば、5年先、10年先には「あの時は大変だったね」と笑って話せる日が来ると思います。ご家族や友人、医師や看護師、薬剤師といった医療従事者、患者会など、周囲にはサポーターになってくれる人がたくさんいるはずです。
-

from
富沢先生NMOSDを診療し始めて16年ほど経ちますが、その間に診断の精度が上がり、治療法もどんどん良くなってきたと感じています。新たな治療法が登場した場合には、現在の治療で安定している患者さんにも治療選択肢が増えたという情報をきちんと伝えることが、医師の役割でもあると思います。患者さんには自分の生活状況や今の気持ちを率直にお話ししていただければと思います。









